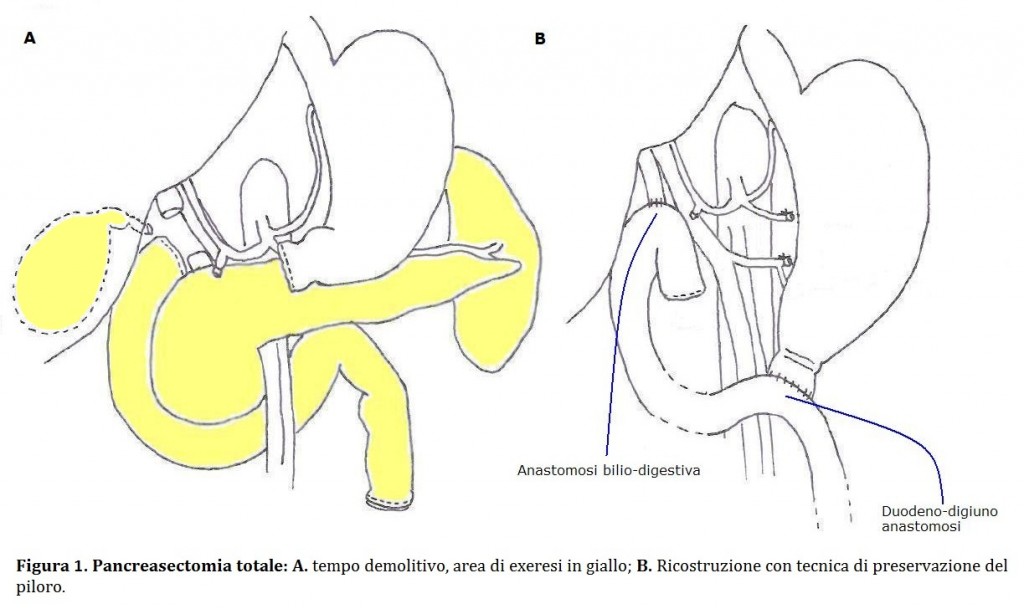
Pancreasectomia totale
La pancreasectomia totale consiste nell’asportazione di tutto il pancreas, del duodeno, della prima ansa digiunale, della milza e della colecisti. La resezione può anche essere estesa a parte dello stomaco (antrectomia). Il tempo demolitivo è rappresentato in Figura 1A.
Dopo l’asportazione del pezzo operatorio, il tempo ricostruttivo prevede il confezionamento di due anastomosi (Figura 1B):
- Anastomosi biliare. Il moncone della via biliare principale viene suturato con la prima ansa digiunale.
- Anastomosi digestiva. Il moncone gastrico o il moncone duodenale vengono suturati con il digiuno a valle dell’anastomosi biliare.
La principale indicazione alla pancreasectomia totale in blocco è la presenza di una forma neoplastica multifocale (neoplasie intraduttali papillari mucinose, metastasi pancreatiche da carcinoma renale a cellule chiare, neoplasie neuroendocrine in sindromi complesse) o che interessa tutto il dotto pancreatico principale (neoplasie intraduttali papillari mucinose centrali).
In certi casi, è necessario allargare resezioni parziali (duodenocefalopancreasectomia, pancreasectomia sinistra) fino alla pancreasectomia totale quando la trancia pancreatica risulta positiva per cellule neoplastiche all’esame istologico intraoperatorio. Può anche essere eseguita a distanza di tempo da una resezione pancreatica parziale in caso di recidiva neoplastica.
La pancreasectomia totale è inevitabilmente associata a sviluppo di insufficienza pancreatica esocrina (deficit nella digestione degli alimenti) e insufficienza pancreatica endocrina (diabete chirurgico). Entrambe le forme vanno trattate con terapia sostitutiva (enzimi pancreatici e insulina). Il raggiungimento della fase di compenso può essere lento e difficoltoso, ma i dati raccolti sulla qualità di vita dopo pancreasectomia totale sono più che soddisfacenti.